بیماری های روده و علل و علائم، راههای تشخیص و درمان آن
در این مقاله با بیماری های روده آشنا خواهید شد

انواع بیماری های روده بزرگ
در مقاله بیماری های روده بزرگ، قبل از این که با بیماری های مختلف روده آشنا شویم بهتر است که ابتدا به توضیحاتی درباره خود روده بپردازیم. روده عضوی از بدن است که دارای طول بسیار بلندی می باشد. غذای خورده شده توسط فرد در روده تجزیه می گردد و سپس دفع می شود. روده دارای بیماری های مختلفی است که در ادامه به آن ها خواهیم پرداخت.
انواع مختلف روده
روده به زبان ساده تر لوله بسیار بلندی است که قادر است تا غذا را برای ما تجزیه کند. در روده مواد مفید غذا به همراه آب گرفته می شود. پس همان طور که تا الان متوجه شدید غذایی که توسط شما خورده می شود وارد روده ها می گردد. در بدن ما دو نوع روده وجود دارد که شامل روده بزرگ و روده کوچک می شود.
قبل از این که غذا از بدن دفع شود باید وارد روده بزرگ بشود. البته لازم به ذکر است که بیش ترین کاری که روده انجام می دهد جذب آبی است که در مواد غذایی وجود دارد.
روده باریک:
طولانی ترین عضو دستگاه گوارش بدن روده باریک است که طول روده باریک به شش متر می رسد. با وجود این که روده باریک بسیار طولانی است اما از آن به عنوان روده باریک یاد می شود زیرا قطر آن بسیار کوچک و در حدود دو تا چهار سانتی متر است. قطر روده بزرگ از روده باریک بیش تر و تا شش سانتی متر می باشد. در بخش ابتدایی روده باریک دوازده قرار دارد. این بخش از کوتاه ترین بخش های روده به شمار می رود.
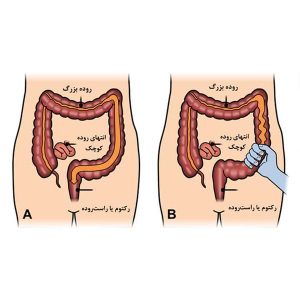
روده بزرگ:
روده بزرگ قسمتی از دستگاه گوارش است که مابین روده باریک و مخرج واقع شده است. طول این روده به یک 1 متر و نیم می رسد. وظیفه روده بزرگ این است که آب غذاها و همین طور آبی که می نوشیم را دوباره جذب کند.
انواع بیماری های روده بزرگ
روده بزرگ می تواند به مشکلات متعددی دچار گردد که در ادامه به توضیح یک به یک بیماری های روده بزرگ خواهیم پرداخت. هر کدام از بیماری های روده بزرگ دارای علائم مشخص و خاص خود است. در این مطلب قصد داریم تا درباره رایج ترین بیماری های روده بزرگصحبت کنیم.
بیماری های روده بزرگ
کسانی که مدتی بعد از خوردن غذا به دل درد دچار می شوند و ممکن است به طور مداوم اسهال داشته باشند و همین طور نشانه هایی از جمله خون ریزی از بخش مقعد و کاهش وزن می تواند از جمله علائم بیماری روده محسوب شود. از جمله سایر نشانه های بیماری روده می توان به تعریق در طور روز و یا تب نیز اشاره کرد.
بیماری کورون در روده بزرگ
بیماری کورون دارای علائمی است که آن را شبیه به بیماری های روده می کند به همین دلیل تشخیص آن دشوار است. بیماری کورون موجب می شود که روده فرد به التهاب دچار گردد. کورون اکثرا در ایلئوم که در بخش پایینی روده کوچک است و در روده بزرگ تاثیر گذار است. با این حال این بیماری می تواند در تمام قسمت های لوله گوارش بدن نیز ایجاد بیماری کند. التهاب ناشی شده از بیماری کورون موجب می شود که فرد به دردهای شکمی،تب، کاهش وزن و همین طور اسهال دچار گردد. ابتلا به این بیماری هیچ گونه ارتباطی با استرس ندارد.
علت بیماری کورون
در افرادی که به این بیماری دچار هستند سیستم ایمنی واکنش بالایی در مقابل باکتری و مواد موجود در روده از خود نشان می دهد. با حمله گلبول های سفید به دیواره روده نوعی التهاب در آن ایجاد می شود که سبب شده روده بزرگ دچار ورم بگردد. همچنین این حمله باعث زخم شدن روده نیز می گردد. یکی از مشکلاتی که این بیماری ایجاد می کند این است که اگر کسی از خانواده شما به این بیماری مبتلا باشد احتمال این که شما نیز به این بیماری دچار شوید بالاست.
نشانه های بیماری کورون
بروز علائم زیر می تواند از نشانه های بیماری کورون باشد:
• درد در ناحیه شکم که در قسمت پایینی و راست آن ایجاد می شود• بروز اسهال• خون ریزی در مقعد• کاهش یافتن اشتها• مشکلات پوستی• تب• خستگی• کم خونی• کاهش اشتها• درد در ناحیه مفاصل• بیماری کورون در کودکان باعث تاخیر در رشد می شود
طرز تشخیص بیماری کورون
تشخیص بیماری کورون توسط آزمایش مخصوصی صورت نمی گیرد. دکتران برای تشخیص این بیماری مجبورند تا یک سری از آزمایشات را برای فرد مشکوک به کورون تجویز کنند تا بتوانند این بیماری را از سایر بیماری هایی که مشابه با آن هستند تشخیص دهند. از جمله بیماری هایی که به بیماری کورون شبیه هستند بیماری های سلیاک، دیورتیکولوز، سندروم روده تحریک پذیر و کولیت اولسراتیو می باشند.
سندرم روده تحریک پذیر (IBS)
این بیماری از جمله بیماری های بسیار شایع در سیستم گوارش بدن است. سندروم روده تحریک پذیر قادر است تا بخش پایین و بالای سیستم گوارش را مبتلا سازد. زنان بیش تر از مردان به این سندروم مبتلا می شوند واین میزان به دو تا سه برابر نیز می رسد.
علت بیماری سندروم روده تحریک پذیر
مطالعات نشان داده است که هنگامی که مقدار زیادی باکتری در روده باریک و روده بزرگ تولید می شود این بیماری خود را نشان می دهد.کسانی که به این بیماری مبتلا هستند، روده بزرگی دارند زیرا هنگامی که در روده بزرگ تولید گاز صورت می گیرد این امر باعث می شود که روده زیاد از حد فعال گردد. مصرف یک سری از داروها و غذاها باعث می گردد تا نشانه های این بیماری بدتر گردد. از جمله این غذاها می توان به حبوبات، الکل، غذای چرب و شکلات اشاره کرد. نشانه های سندروم روده تحریک پذیر خود را در دوران قاعدگی نشان می دهد و همین امر نشان دهنده این است که هورمون های جنسی بر این سندروم تاثیرگذار هستند. طبق تحقیقات دانشمندان بزرگ ترین عامل ایجاد این بیماری عفونت باکتری هایی است که در روده زندگی می کنند. عفونت موجب می شود که به اعصاب آسیب وارد شود و همین طور یبوست نیز رخ دهد.
نشانه های سندروم روده تحریک پذیر:
• درد شکم• مدفوع به همراه مخاط• نفخ• استفراغ• تهوع• اسهال
کسانی که به این بیماری دچار هستند در هنگام خواب نشانه ای از خود بروز نمی دهند.
تفاوت IBS با بقیه بیماری ها
عواملی مانند استرس و اضطراب باعث می شود علائم سندروم وخیم تر شود. در سندروم روده تحریک پذیر برخلاف بیماری کورون نشانه های التهاب وجود ندارد. از جمله عواملی که نشان دهنده التهاب در بدن است شامل مواردی هم چون مدفوع خونی، تب در حال افزایش، کم خونی، خون ریزی از مقعد و کاهش وزن است.
بیماری کولیت اولسراتیو یا کولیت زخمی
در این بیماری نیز مانند بیماری کورون، التهاب روده ایجاد می شود. علت این بیماری ایجاد التهاب و زخم های کوچکی در دیواره روده بزرگ است. با این که التهاب در انتهای ترین بخش روده بزرگ و در مقعد روی می دهد ولی می تواند روده بزرگ را کاملا درگیر کند. زخم هایی که در بخش ملتهب شده ایجاد می شوند باعث می شوند تا سلول هایی پوششی روده تخریب گردند و در نتیجه خون ریزی و عفونت ایجاد می شود.
دلیل بروز کولیت زخمی
عوامل مختلفی می توانند باعث ایجاد این بیماری بشوند. رژیم های غذایی نامناسب، واکنش دادن سیستم ایمنی بدن به محیط و عفونت می توانند از جمله عواملی باشند که باعث التهاب در روده می گردند.
نشانه های بیماری کولیت اولسراتیو
از جمله نشانه های این بیماری می توان موراد زیر را نام برد:
درد در ناحیه شکمخون ریزی مقعدتبخستگیکاهش اشتهاکم خونیکاهش وزن
تفاوت بیماری کولیت زخمی با سایر بیماری ها
با این که کولیت زخمی ربطی به استرس و اضطراب ندارد اما گاهی اوقات در بعضی اشخاص استرس می تواند سبب افزایش نشانه های این بیماری گردد. در بیماری کولیت زخمی التهابی که در روده بزرگ رخ می دهد در بخش بالایی آن است ولی در بیماری کورون در دیواره های سخت روده التهاب رخ می دهد.بیماری دیورتیکولوزافراد زیادی در روده بزرگ خود دارای کیسه های کوچکی هستند که به سمت بیرون برآمده می باشند. این کیسه های کوچک را با عنوان دیورتیکولوم می شناسند در نتیجه اگر روده ای حاوی این کیسه ها باشد به آن دیورتیکولوز می گویند. کیسه های ذکر شده اگر دچار عفونت و یا التهاب گردند به اسم دیورتیکولیت خوانده می شوند.
علت بروز بیماری دیورتیکولوز
کمبود فیبر در غذا از جمله عوامل شایع برای ایجاد این بیماری است. فیبر موجب می شود تا مدفوع ساده تر دفع گردد و در نتیجه از بروز یبوست جلوگیری می شود. اگر باکتری و یا مدفوع وارد دیورتیکولوم شود باعث عفونی شدن آن می شود.
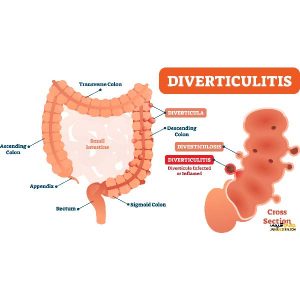
نشانه های بروز دیورتیکولوز
نفختهوعتبدرد خفیف شکماستفراغ و لرزتفاوت این بیماری با سایر بیماری هااسترس با بیماری دیورتیکولوز مرتبط است.نشانه های بیماری دیورتیکولوز به صورت ناگهانی رخ می دهد.یبوست
فرد حداقل باید سه بار در هفته اجابت مزاج انجام دهد تا بتوان گفت که یبوست ندارد. همچنین اگر مدفوع شخص به راحتی دفع نشود و سفت باشد می توان گفت که شخص به یبوست دچار است. فردی که دارای یبوست است مدفوع سختی دارد و عمل دفع آن به سختی صورت می گیرد. یبوست یکی از رایج ترین مشکلات گوارشی در بین افراد است. شاید برایتان جالب باشد که بدانید در میان خانوم ها این مشکل به نسبت آقایان رواج بیش تری دارد و این میزان به سه برابر می رسد. علت این امر این است که سرعت انتقال در روده آقایان از خانوما ها بالاتر است و همچنین خانم های زیادی هستند که در موقع عادت ماهیانه خود به یبوست دچار می شوند. از عوامل دیگری که در یبوست تاثیر گذار هستند می توان به سن بالا، رژیم های غذایی که حاوی فیبر کمی هستند، بی تحرکی و مصرف تعداد بالایی دارو اشاره کرد.
یبوست با سرعت انتقال طبیعی به چه صورت است؟
در این حالت بیمار با این که حس یبوست دارد ولی مدفوع به طور نرمال از روده بزرگ عبور می کند. در مواقع استرس، این یبوست نیز شدیدتر می گردد. درمان این نوع یبوست به وسیله مسهل و یا فیبر مکمل صورت می پذیرد.
یبوست با سرعت انتقال پایین:
در این حالت مدفوع مدت زمان بیش تری طول می کشد تا از روده بزرگ عبور کند. در بیمارانی که به این نوع یبوست دچار هستند روده بزرگ در حالت استراحت تحرک طبیعی دارد. دراین حالت کسانی که دچار یبوست شدید هستند را نمی توان تنها با استفاده از مسهل و فیبر مکمل درمان کرد.
یبوست خروجی:
در موقعی که قرار است تا تخلیه مدفوع صورت بگیرد عضلات کف لگن دارای هماهنگی لازم نیستند. با این حال بیش تر کسانی که درگیر این یبوست هستند سرعت انتقال نرمالی در روده بزرگ دارند. در این افراد مدفوع می تواند به رکتوم برسد ولی قادر نیست تا از آن خارج گردد. بیمارانی که دارای این مشکل هستند می توانند با استفاده از تمرین های آسوده سازی به نتایج بهتری دست یابند.
یبوست در سالمندان:
تقریبا بیست درصد افرادی که سن بالاتر از شصت و پنج سال دارند دارای این مشکل هستند و خروج مدفوع از رکتوم آن ها با تاخیر مواجه است. از عواملی که باعث این مشکل می شود می توان به دیابت و پارکینسونیا به دلیل مصرف دارو و تریاک اشاره کرد. یبوست در سالمندان می تواند موجب مشکلاتی هم چون کمبود مایعات در بدن، زوال عقل، فشار خون، بیماری پارکینسون و تیروئید گردد. اگر مدفوع در بدن جمع شود می تواند به زخمی شدن روده بزرگ و انسداد آن منجر گردد. همین طور اگر شخص برای عمل یبوست زیاد زور بزند می تواند منجر به این شود که رکتوم بیرون بزند. به طور کلی همیشه پیش گیری از درمان بهتر است به همین دلیل اگر شخص بتواند میزان مناسبی از مایعات را در طول هفته مصرف کند و همین طور به طور مرتب نیز ورزش نماید می تواند از بروز یبوست جلوگیری کند. یکی دیگر از عواملی که می تواند مانع از بروز یبوست گردد مصرف غذاهایی است که دارای فیبر زیادی می باشند. غذاهای فیبردار شامل میوه، غلات سبوس دار و سبزیجات می گردند. فیبر باعث می شود که مدفوع پر حجم و نرم گردد در نتیجه حرکت آن آسان تر می شود.
بیماری های روده: روده در انسان به دو بخش روده باریک و روده بزرگ تقسیم می شود که هر یک بیماری های متفاوتی دارند و علائم بیماری ها نیز با یکدیگر متفاوت است.
بارزترین علائم برای مبتلا شدن به بیماری های روده، اسهال و دفع سخت مدفوع یا یبوست است. البته علائم دیگری چون درد در ناحیه شکم، نفخ روده و بی حالی نیز از دیگر علائم بیماریهای روده می باشند.
علائم گفته شده در تمامی افراد اتفاق می افتد ولی این بدین معنا نیست که تمامی افراد مبتلا به بیماری های روده هستند.
در برخی از مواقع و موقعیت های خاص بروز علائم ذکر شده طبیعی است و جای نگرانی ندارد.
در صورتی که علائم ذکر شده مدت زمان طولانی یا به دفعات بسیار زیا تکرار شدند، بهتر است برای معاینه و بررسی وضعیت سلامتی اقدام کنید.
درمان بیماری های روده
بهتر است درمان بیماری های روده را جدی بگیرید زیرا بیماری چون سرطان روده یکی از شایع ترین دلایل مرگ و میر در جهان است.
مبتلاشدن به بیماریهای روده آسان نیست و اغلب افراد در سنین میانسالی دچار التهاب، عفونت و بیماری های دیگر روده می شوند.
در گذشته بیماریهای روده بیشتر در بین افراد مسن و میانسال رایج بوده است ولی امروزه این بیماری در بین جوانان نیز مشاهده می شود.
بیماری هایی چون کرون، سلیاک، کولیتاز رایج ترین بیماری های مرتبط با روده هستند که در صورت عدم درمان، عوارض و مشکلات جدی را به همراه خواهند داشت.
دقت داشته باشید که مصرف خودسرانه دارو برای درمان بیماری می تواند منجربه بروز مشکلات جدی تر شود.
اگر دردی در معده دارید یا دچار هر گونه علائم غیر طبیعی دیگر هستید، به هیچ عنوان خودسرانه دارو مصرف نکنید و تنها از داروهایی استاده کنید که موردتایید پزشک متخصص باشد.
بیماری های روده انواع مختلفی دارند و هر کدام با علائمی همراه هستند.
بیماری کرون
بیماری کرون علائمی همانند سایر بیماری روده دارد، به همین دلیل تشخیص آن کمی دشوار می باشد. کرون نوعی بیماری مزمن است که موجب التهاب روده خواهد شد.
معمولا این بیماری در پایین روده کوچک یا ایلئوم و روده بزرگ یا کولون تاثیر گذار خواهد بود، اما می تواند در لوله گوارش، دهان تا مقعد را نیز درگیر کند. التهاب روده موجب بروز درد، اسهال، تب و کاهش وزن خواهد شد.
لازم به ذکر است کرون ارتباطی به استرس و اضطراب ندارد.
دلایل بروز کرون
سیستم ایمنی بیماران مبتلا به کرون، واکنش زیادی نسبت به مواد و باکتری ها نشان خواهد داد و زمانی که گلبول های سفید خون به دیوار روده حمله می کنند، التهاب سمی پدید آمده منجر به تورم مزمن روده و در نهایت زخم شدن آن می شود.
چنانچه اقوام درجه یک شما مبتلا به این بیماری هستند، احتمال بروز این بیماری برای شما نیز وجود دارد.
علائم بیماری کرون
- تب
- اسهال
- خستگی
- کم خونی
- کاهش وزن
- درد مفاصل
- کاهش اشتها
- مشکلات پوستی
- خون ریزی مقعد
- درد شکم که معمولا در یک چهارم قسمت پایینی و راست شکم پدید می آید.
تشخیص بیماری کرون
هنوز آزمایشی که مختص به تشخیص بیماری کرون باشد وجود ندارد و پزشکان با تجویز چند آزمایش به تشخیص این بیماری می پردازند.
علائم این بیماری بسیار شبیه به بیماری های سندروم روده تحریک پذیر، سلیاک، کولیت اولسراتیو و دیورتیکولوز می باشد.
سندروم روده تحریک پذیر (IBS)
سندروم روده تحریک پذیر اختلال مربوط به دستگاه گوارش می باشد که بالا یا پایین دستگاه گوارش را درگیر خواهد کرد. این بیماری بیشتر در میان خانم ها رایج است و حدود 2 تا 3 برابر مردان دچار این بیماری خواهند شد.
علت ابتلا به بیماری IBS
بررسی ها نشان داده رشد بیش از حد باکتری در روده باریک و روده بزرگ، دلیل بروز این بیماری است. این بیماری با تولید گاز روده بزرگ، موجب بیش از حد فعال شدن روده بزرگ خواهد شد.
مصرف مواد غذایی چون شکلات، غذاهای چرب، لبنیات، حبوبات و الکل موجب حاد تر شدن علائم این بیماری می شوند.
هورمون های جنسی بر بیماری IBS تاثیر گذار هستند و در بانوان مبتلا به این بیماری علائم در طول دوران قاعدگی نیز رویت می شود.
به طور کلی عفونت باکتری هایی که در روده وجود دارند، موجب تخریب اعصاب و یبوست می شوند.
علائم بیماری IBS
- نفخ
- درد شکم
- سوزش سر دل
- یبوست و اسهال
- تهوع و استفراغ
- مدفوع همراه با مخاط
بیماران مبتلا به این بیماری، اغلب در هنگام اجابت مزاج درد ندارند و در هنگام خوابیدن، علائم آنها از بین خواهد رفت.
تشخیص بیماری IBS
برای تشخیص این بیماری ابتدا باید تمام عفونت های انگلی عدم تحمل لاکتوز، رشد بیش از حد باکتری ها در روده باریک و بیماری سلیاک بررسی شود. به افراد مبتلا به این بیماری که سن آنها بالای 50 سال است پیشنهاد می شود تحت غربالگری یا کولونسکوپی قرار گیرند.
لازم به ذکر است برخلاف بیماری کورن، استرس در این بیماری موجب تشدید علائم خواهد شد. همچنین IBS علائم التهابی ندارد. علائم التهاب عبارتند از:
کاهش وزن، کم خونی، خون ریزی، خون ریزی از مقعد، مدفوع خونی یا تب عود کننده. اما علائم IBS در بالا و پایین دستگاه گوارش پدید می آید.
بیماری سلیاک
در بیماری سلیاک با تخریب پوشش روده باریک، موجب عدم جذب مواد مغذی خواهد شد. بیماران توانایی تحمل پروتئین گلوتن را ندراند. گلوتن پروتئینی است که در گندم، جو، چاودار و جوی دو سر یافت می شود.
علت ابتلا به سلیاک
زمانی که گلوتن خورده شود، موجب حمله سیستم ایمنی به سلول های جداره روده باریک می شود و منجر به از بین رفتن پرزهای روده خواهد شد. پرزها مواد مغذی را جذب خون می کنند و نبود آنها باعث بروز سوءتغذیه خواهد شد.
علائم بیماری سلیاک
علائم این بیماری به بیماری کورن شباهت دارد و فقط مختص دستگاه گوارش نیست. در این بیماری ممکن است برخی به اسهال و درد شکم و برخی به زودرنجی و افسردگی دچار شوند.
- خستگی
- کم خونی
- زخم دهان
- کمبود آهن
- تاخیر رشد
- کاهش وزن
- درد استخوان
- بی حسی اندام
- تغییرات رفتاری
- گرفتگی عضلانی
- عادت ماهانه نشدن
- تغییر رنگ دندان ها
- دراماتیت (التهاب پوست)
تشخیص بیماری سلیاک
آزمایش خون (اندازه گیری آنتی بادی های ضد گلیادین و ضد اندومایزیال در آزمایش های سرولوژی)، HLA تایپینگ، بیوپسی دئودنوم با آندوسکوپی و تستهای تحمل خوراکی (گزیلوز و لاکتوز) از روش های تشخیص رایج هستند.
یکی دیگر از روش های تشخیص این بیماری این است که در صورتی که فرد، گلوتن را از رژیم غذایی خود حذف نماید و علائم بیماری از بین رفت، احتمال ابتلا فرد به این بیماری وجود دارد.
همچنین توصیه می شود قبل از شروع رژیم غذایی بدون گلوتن، آزمایش خون انجام دهید چرا که این آزمایش در تشخیص این بیماری تاثیر گذار خواهد بود.
تشخیص نهایی این بیماری توسط برداشتن تکه ای از بافت روده که با استفاده از لوله ای که وارد روده خواهد شد امکان پذیر است.
عوامل تشدید کننده سلیاک، استرس، جراحی، بارداری، زایمان و عفونت ویروسی می باشد و همانطور که گفته شد علائم مختص دستگاه گوارش نیست.
کولیت اولسراتیو یا کولیت زخمی
این بیماری همچون کورن از بیماری التهابی روده می باشد. التهاب و زخم های کوچک روده بزرگ موجب بروز این بیمای خواهند شد. این التهاب در مقعد و پایین ترین قسمت روده بزرگ رخ می دهد یا می تواند تمام قسمت های روده بزرگ را تحت تاثیر قرار دهد. بروز زخم هرچند کوچک در محل التهاب موجب تخریب سلول های پوششی روده، خون ریزی و عفونت خواهد شد.
این بیماری معمولا به استرس ارتباطی ندارد اما در برخی افراد ممکن است با وجود استرس این بیماری تشدید پیدا کند.
علت ابتلا به کولیت اولسراتیو
زمانی که سیستم ایمنی بدن به محیط زیست، رژیم غذایی و عفونت واکنش نشان دهد موجب ایجاد التهاب در روده خواهد شد.
علائم کولیت اولسراتیو
- تب
- خستگی
- کم خونی
- درد شکم
- کاهش وزن
- اسهال خونی
- کاهش اشتها
- خون ریزی مقعد
- از دست دادن مایعات و مواد مغذی
تشخیص بیماری کولیت اولسراتیو
- معاینه مقعدی
- معاینه کامل شکم
- معاینه مفاصل
- آزمایش خون
- آزمایش مدفوع
انجام تصویربرداری های پزشکی چون رادیوگرافی به تشخیص این بیماری کمک می کند. قبل از انجام رادیوگرافی بیمار موظف به نوشیدن محلول حاجب اشعه ای است یا باید از طریق لوله ای در مقعد وی تنقیه گردد. سی تی اسکن و آندوسکوپی نیز به تشخیص پزشک کمک خواهد کرد.
بیماری دیورتیکولوز
برخی از افراد در روده بزرگ خود دارای کیسه های کوچکی هستند که به بیرون برآمده می باشند. روده ای که دارای این کیسه باشد را دیورتیکولوز می نامند.
علت ابتلا به بیماری دیورتیکولوز
این بیماری بیشتر در کشور هایی که در رژیم غذایی خود دارای کمبود فیبر هستند شایع است و فیبر موجب دفع راحت مدفوع خواهد شد و از بروز یبوست جلوگیری می کند. تجمع مدفوع یا باکتری در روده موجب عفونت و بروز بیماری می شود.
علائم بیماری دیورتیکولوز
- تب
- نفخ
- لرز
- تهوع
- یبوست
- استفراغ
- درد خفیف شکم
- حساسیت زیاد به لمس در قسمت چپ و پایین شکم
تشخیص بیماری دیورتیکولوز
زمانی که این بیماری بدون عارضه باشد، تشخیص این بیماری اتفاقی است و همراه با بیماری های دیگر تشخیص داده می شود. ممکن است اشعه ایکس ساده شکم نشان دهنده تورم و کلفت شدن دیواره روده شود. اما با عکس ساده از شکم نمی توان این بیماری را به طور قطع تشخیص داد و سی تی اسکن با ماده حاجب بهترین روش برای تشخیص بیماری دیورتیکولوز با عارضه می باشد.
استرس موجب تشدید علائم این بیماری خواهد شد و علائم این بیماری ناگهانی و بدون علائم هشدار دهنده پدید خواهد آمد.
نگارش و گردآورنده: رضا رحیمی
منبع:
مهدی افضل آقایی، فوق تخصص گوارش و کبد
وحید معتدی دارای بورد تخصصی جراحی عمومی و فلوشیپ فوق تخصصی کلورکتال
- ادامه مطلب
تاریخ: دوشنبه , 13 آذر 1402 (04:26)
- گزارش تخلف مطلب

 پوسیدگی دندان
پوسیدگی دندان بوی بد دهان
بوی بد دهان آبسه
آبسه
 نامرتبی دندانها
نامرتبی دندانها
 بیرون دادن زبان با فشار
بیرون دادن زبان با فشار
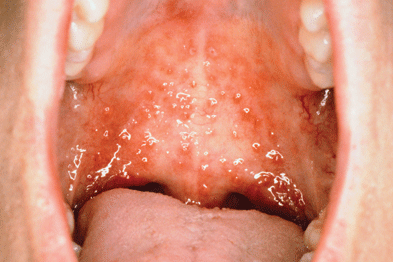
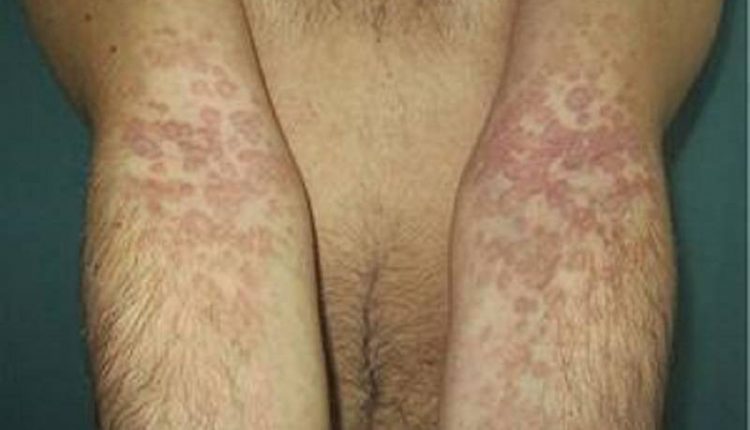
 گاهی بیماری های مقاربتی بدون علامت هستند.
گاهی بیماری های مقاربتی بدون علامت هستند.
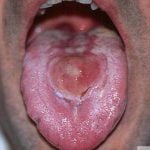
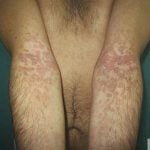
 علائم سوزاک ممکن است شامل موارد زیر باشند:
علائم سوزاک ممکن است شامل موارد زیر باشند: