آشنایی جامع با بیماریهای قلبی عروقی
ضمن آرزوی سلامتی شما را دعوت به خواندن یکی از مقالات جامع قلب و عروق می کنم.
بیماریهای قلبی و عروقی چیست؟
بیماریهای قلبی و عروقی:هرگاه عوامل بیماری زا, ساختار و عملکرد قلب انسان را تحت تاثیر قرار دهند بیماری های قلبی و عروقی بروز پیدا می کنند. بیماریهای قلبی عروقی در حال حاضر جز و سه علت اول مرگ و میر و ناتوانی انسان در سراسر دنیا بوده و در حال تبدیل شدن به اصلیترین عامل مرگ _ میر یا ناتوانی در اغلب کشور ها می باشد، گرفتگی عروق قلبیکی از شایع ترین آنها به شمار می آید.

انواع بیماریهای قلبی و عروقی
بیماری عروق کرونر قلب یک نوع رایج از بیماری قلبی است. این وضعیت ناشی از ساخت پلاک در داخل شریان ها می شود. ایجاد پلاک در رگ ها میزان جریان خون به قلب را کاهش می دهد و خطر ابتلا به حمله قلبی و سایر عوارض قلبی را افزایش می دهد. اشکال دیگر بیماری های قلبی عبارتند از:
1-ضربان قلب نامنظم (آریتمی)
2-نقص مادرزادی قلب
3-عضلات ضعیف قلب (کاردیومیوپاتی)
4-مشکلات دریچه قلب
5-عفونت قلب
6-بیماری قلب و عروقی
تشخیص بیماریهای قلبی و عروقی

آزمون های مختلفی برای تشخیص بیماری های قلبی استفاده می شود. اما پزشک ممکن است یک آزمون خاص را بر اساس نشانه ها و بررسی سابقه خانوادگی شما انتخاب کند. پس از آزمایش خون و رادیوگرافی قفسه سینه، تست های دیگر عبارتند از:
1-الکترو کاردیو گرام (نوار قلب): تستی است که کمک می کند تا پزشکان مشکلات موجود در ریتم قلب را شناسایی کنند.
2-اکوکاردیوگرام: تستی است که با استفاده از امواج اولتراسوند به مشاهده جریان خون قلب می پردازند.
3-سی تی اسکن قلب: عکس اشعه ایکس است که باعث ایجاد تصاویر مقطعی از قلب می شود.
4-MRI قلب: تستی است که با استفاده از آهن ربا قوی و امواج رادیویی تصاویری از قلب و بافت اطراف آن ایجاد می کند.
5-تست استرس (تست ورزش): تستی است که قلب را در طول دوره فعالیت شدید یا ورزش مانیتور می کند.
رایج ترین انواع بیماری های قلبی
1-نارسایی قلبی:
در این بیماری توا نایی قلب برای پمپ کردن خون ضعیف تر از حد طبیعی می شود. با ضعف قلب در پمپاژ خون، حرکت خون از طریق قلب و بدن با سرعت کندتر انجام می شود. این کندی در حرکت خون نیز به نوبه خود قلب را وادار می کند که کار بیشتری برای رساندن خون و اکسیژن به اندام ها انجام دهد از طرف دیگر کار اضافی قلب، خستگی و تنگی نفس برای فرد مبتلا ایجاد می کند.
برخی از علائم نارسایی قلبی:
1-احساس تنگی نفس زمانی که زیاد دراز می کشید
2-خستگی و ضعف
3-تورم در پاها و مچ پا
4-سرفه مداوم یا خس خس سینه با خلط سفید یا صورتی آغشته به خون
5-افزایش نیاز به ادرار کردن در شب
6-تورم شکم،بی اشتهایی و تهوع
7-افزایش وزن ناگهانی ناشی از احتباس مایعات
2-نقص مادرزادی قلب:
یکی از انواع بیماریهای قلبی نقص هایی است که در قلب در زمان تولد وجود دارد. این نقص ها بیماری محسوب نمی شوند بلکه به آن ها اختلال گفته می شود. اختلالات ایجاد شده در قلب در زمان شکل گیری و رشد جنین در بدن مادر به وجود می آیند.
علائم نقص مادرزادی قلب:
1-تپش قلب (آریتمی)
2-رنگ مایل به آبی پوست (سیانوز)
3-تنگی نفس
4-خسته شدن سریع بر اثر ورزش
5-سرگیجه یا غش
6-تورم بافت بدن یا اندام ها
3-بیماری عروق محیطی
یکی از انوع بیماری هایی که بر روی سیستم گردش خون تاثیر می گذارد، بیماری عروق محیطی است. این بیماری قلبی زمانی رخ می دهد که چربی و رسوب کلسترول، و یا پلاک در شریان محیطی، که رگهای خونی در خارج از قلب هستند، تشکیل می شوند. به ایجاد این پلاکها آترواسکلروز گفته می شود. باریک شدن سرخرگ، به معنی محدود شدن میزان جریان خون به بافتهای بدن است. بسته به شریانی که در ان انسداد رخ می دهد، این انسداد می تواند به سکته مغزی، حمله قلبی، بیماری کلیوی و دیگر بیماریهای جدی منجر شود.
ازعلائم این بیماری عبارتند از:
1-گرفتگی دردناک در مفصل ران یا عضلات ساق پا بعد از فعالیت های خاص، مانند راه رفتن یا بالا رفتن از پله ها
2-بی حسی پا یا ضعف
3-سردی در ساق پابه ویژه هنگامی که با بخش دیگری از بدن مقایسه می شود
4-دیر خوب شدن زخم های روی انگشتان پا
5-تغییر در رنگ پاها
6-ریزش مو و یا رشد آهسته تر مو در پاها
7-رشد آهسته تر ناخن پا
8-براق شدن پوست پاها
9-نبض ضعیف در پاها
10-اختلال نعوظ در مردان

از دیگر بیماریهای قلب و عروق بیماریهای مربوط به دریچه ای قلب است
در قلب انسان, چندین دریچه وجود دارند که وظیفه آنها این است که خون را در یک مسیر مشخص هدایت کنند. اگر این دریچه ها دچار نارسایی در عملکرد و یا تنگی و انسداد بشوند, هدایت خون در قلب را بطور قابل توجهی مختل می کنند. گشادی دریچه میترال, انسداد و تنگی دریچه آئورت, عدم کارایی دریچه میترال, انسداد و تنگی دریچه پولمونری از جمله انواع بیشنر شایع از بیماری های دریچه ای قلب است.
علائم هشدار دهنده حمله قلبی
برخی از نشانه های هشدار دهنده خاص ممکن است مشکل جدی تری مانند: سکته مغزی یا حمله قلبی را نشان دهند. شاید تصور کنیدکه حمله قلبی به یک باره ایجاد می شود اما این موضوع همیشه صدق نمی کند. این نشانه های هشدار دهنده سیگنال هایی را به شما می دهند که نشان دهنده قریب الوقوع بودن حمله قلبی هستند:
1-درد یا فشار در مرکز قفسه سینه که بیش از چند دقیقه طول می کشد.
2-این درد به کمر، فک، گلو یا بازو سرایت می کند.
3-تهوع، سبکی سر، و یا عرق سرد ایجاد می شود.
4-سوء هاضمه و یا سوزش سر دل وجود دارد.
5-ضعف، اضطراب یا تنگی نفس رخ می دهد.
6-ضربان قلب سریع یا نامنظم است.
در خانم ها به احتمال زیاد احساس درد قفسه سینه یا احساس ناراحتی را گاهی دارید. اما این علائم هشدار دهنده را نیز جدی بگیرید:
1-تنگی نفس
2-تهوع و یا استفراغ
3-درد کمر یا فک
4-از دست دادن اشتها یا سوزش سر دل
5-خستگی یا ضعف
6-سرفه
7-تپش قلب
عوامل خطر غیر قابل کنترل در بیماریهای قلبی و عروقی
1-سن:خطر ابتلا به انواع بیماری های قلبی با بالا رفتن سن افزایش می یابد
2-جنسیت:مردان بیشتر از زنان به این بیماری ها مبتلا می شوند. اما زنان سریع تر بیمار می شوند
3-سابقه خانوادگی
عوامل خطر قابل کنترل در بیماریهای قلبی و عروقی
1-کلسترول
2-سطح فعالیت بدنی
3-سیگار کشیدن
4-وزن
5-فشار خون
6-دیابت
ایسکمی خاموش چیست
این بیماری نوعی از بیماری عروق کرونر است که در آن جریان خون به عضله قلب کاهش مییابد اما درد و یا علائم بسیار کمتری ایجاد میکند. هنگامی ناراحتی احساس میشود که معمولا فعالیت جسمی صورت میگیرد.
آریتمی چیست
آریتمی قلبی یعنی تپش نامنظم قلب، آرتیمی بمعنی مشکل در ریتم تپش قلب میباشد. این بیماری زمانیکه پالس ها لکتریکی که ضربان قلب را تنظیم میکنند، بهم ریخته و درست عمل نمیکنند، رخ میدهد. انو اع ریتمی یا تپش نامنظم قلب شامل:
**تاکی کاردی (Tachycardia):
یعنی زمانیکه قلب بسیار سریع میتپد.
**برادی کاردی (Bradycardia):
یعنی زمانیکه قلب خیلی آرام میتپد.
فیبریلاسیون (Fibrillation):
زمانی است که ضربان قلب نامنظم است.
تپش نامنظم قلب معمول بوده و اکثر ما آن را حس تجربه می کنیم، اما اگر این تپش خیلی متفاوت با تپش همیشگی بوده و یا به دلیل آسیب دیدگی و یا ضعف قلب باشد، باید جدی گرفته شود. تپش نامنظم قلب میتواند مرگآور باشد. زمانی که این تپش نامنظم طولانی مدت شده و یا باعث درد قفسه سینه شود، باید سریعا به بیمارستان مراجعه کرد.
نقص قلب چیست
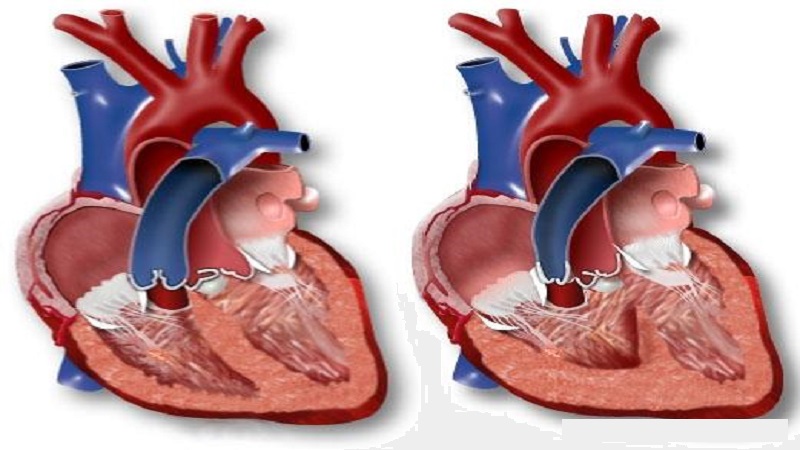
انسداد یک نقص قلب است که تا حدودی یا به طور کامل جریان خون را مسدود میکند. تنگی میتواند در دریچه های قلب، عروق یا رگ ها رخ دهد که انسداد نامیده میشود.
**تنگی آئورت
**دریچه آئورت
**پرولاپس دریچه میترال
**تنگی ریوی
**تنگی ساب آئورت
آنژین چیست
آنژین که به آنژین صدری نیز معروف است، معرف بیماری ای است که در آن اکسیژن کافی به قلب نمیرسد. هرچند از نظر فنی آنژین خودش یک بیماری نیست، اما خود یکی از نشانههای بیماری عروق کرونر میباشد، چرا که فقدان اکسیژن در اثر بسته شدن عروق کرونر بوجود میآید.
درمان دارویی بیماری قلبی و عروقی

این درمان شامل استفاده از داروهایی که به کاهش شدت بیماری و اسیب، آن کمک میکند، می باشد این داروها شامل:
**داروهای کاهنده فشارخون
**داروهای کاهنده تپش قلب
**داروهای کاهنده کلسترول خون
**داروهایی برای ثبات بخشیدن به ضربان قلب
**داروهایی برای جلوگیری از لخته شدن خون در عروق کرونر
**داروهایی برای بهبود بخشیدن به پمپاژ خون در بدن فرد مبتلا به بیماری قلبی
**سایر راههای درمان بیماری قلبی شامل آنژیوپلاستی، جراحی بای پس و یا سایر جراحی ها میباشد.
پیشگیری از بیماری های قلبی
با تغییر سبک زندگی به یک سبک سالم می شود از خطر بیماریهای قلبی پیش گیری نمود.
عوامل اساسی یک سبک زندگی سالم شامل:
**سیگار نکشیدن و یا ترک سیگار
**حداقل 30 دقیقه ورزش در روز
**رژیم غذایی مناسب (سبزی و میوه زیاد و چربی، قند و گوشت کم)
**اجتناب از مصرف الکل
**کنترل بیماری هایی از قبیل دیابت، فشارخون بالا و کلسترول
**درخواست از خانواده برای کمک به شما در تغییرات بالا، با اینکه بیماری قلبی قابل درمان است، پیشگیری از بیماری قلبی با تغییرات سبک زندگی بنظر منطقی تر از هر عمل دیگری میباشد.
زندگی با بیماری قلبی چگونه است
اکثر انواع بیماریهای قلبی مزمن بوده و آرام آرام رشد می کنند. این بیماریهای قلبی با نشانههای کوچکی شروع شده و کم کم شدید میشوند. در اکثر افراد با شروع بیماری قلبی فرد نشانه هایی از قبیل خستگی، تنگی نفس، تورم مچ پا، احتباس مایعات و سایر نشانه ها حس می کند. تغییر سبک زندگی یا جراحی و یا حتی پیوند قلب برای فرد بیمار ممکن است لازم باشد.
بیماریهای قلبی ارثی
ژنها برظاهر و نحوهی عملکرد بدن افراد تاثیر دارند و هر شخص را منحصر به فرد میکند. بسیاری از شرایط قلبی نیز ارثی هستند، بنابراین اگر یکی از والدین فرد، ژن مشکلساز داشته باشد، با احتمال 50 درصد شما هم آن ژن را خواهید داشت.
این شرایط ارثی ناشی از نقص یا جهش یک یا تعداد بیشتری از ژنها در بدن است و در صورت عدم درمان، ممکنست تهدیدکنندهی حیات باشد.بیماریهای قلبی ارثی انسان ها را در هر سنی تحت تاثیر قرار می دهد. بویژه مطرح کردن این بیماری با خانواده سخت است،زیرا ممکن است آنها نیز حامل همان ژنهای مشکل دار باشند حتی اگر ژن مشکلساز به ارث برسد، نمی توان گفت که چگونه بر افراد تاثیر می گذارد.
اگر کودک بیماری قلبی مادرزادی داشته باشد، چگونه می توانم فهمید
بیماریهای قلبی شدید معمولاً در همان چند هفته اول بعد از تولد تشخیص داده می شوند بعضی از نوزدان بلافاصله بعد از تولد رنگ آبی دارند و فشار خون آنها بسیار پایین است. انواع دیگری از بیمارییها ی قلبی هم ممکنست منجر به مشکلات همچون تنفسی، مشکل در شیر خوردن و اختلال در افزایش وزن نوزاد شوند.
مشکلات قلبی که شدت کمتری داشته باشند، ممکنست با یک آ زمایش پزشکی معمولی تشخیص داده شوند این بیماریها به ندرت ممکنست علائم و نشانه های مشهودی بدنبال داشته باشد. اگرچه اغلب صدا های غیر عادی قلب در کودکان می تواند طبیعی باشد، اما در برخی موارد هم ممکنست ناشی از بیماری قلبی باشد.
سایر علائم احتمالی مربوط به بیماریهای قلبی مادرزادی عبارتند از:
**تعرق زیاد
**احساس خستگی و کوفتگی شدید
**تپش سریع قلب
**درد قفسه سینه
**رنگ آبی یا کبودی روی پوست
**چماقی شدن ناخنها
آثار بیماریها ی قلبی مادرزادی
بیماریهای قلبی مادرزادی بر اساس شدت آنها، دامنه وسیعی را شامل می شوند که از عوارض ساده مانند وجود سوراخهایی بین محفظههای قلب گرفته تا ناهنجاریهای بسیار شدیدی مانند فقدان کامل یک یا چند محفظه یا دریچه قلبی را در بر می گیرد. علاوه بر آ ن، ابتلا به یک بیماری قلبی مادرزادی مبتواند خطر ابتلا به برخی بیماریهای دیگر از جمله موارد زیر را نیز افزایش دهد:
**افزایش فشار خون ریوی
**آریتمی قلبی یا تپش قلب نامنظم
**عفونت داخلی قلب
**عدم انعقاد خون
**نارسایی احتقانی قلب
مراقبتهای دوران بارداری جهت پیش گیری از بیماریهای قلبی مادرزادی
بدلیل آنکه علت اصلی اغلب بیماریهای قلبی مادرزادی بطور دقیق شناخته نشده است، بنابراین جلوگیری از بروز این بیماریها هم به سادگی امکان پذیر نیست. با این وجود، اقدامات مراقبتی متعددی وجود دارد که با رعایت آنها میتوان خطر کلی ابتلاء به نقایص مادرزادی از جمله بیماریهای قلبی در کودک را کاهش داد برخی از این اقدامات عبارت است از:
**زدن واکس سرخچه عفونت سرخجه در زمان بارداری می تواند منجر به بروز بیماریهای قلبی در نوزاد شود. بنابراین قبل از باردار شدن حتماً واکسن سرخجه را دریافت کنید
**بیماریهای مزمن را کنترل کنید اگر مبتلا به دیابت هستید، نگه داشتن قند خون در حد مناسب و مراقبت مداوم از آن می تواند خطر بیماریهای قلبی در کودک را کاهش دهد همچنین اگر به بیماریهای مزمن دیگری مانند صرع مبتلا هستید و نیاز به مصرف دارو دارید، با پزشک متخصص خود در مورد خطرات و فواید مصرف این دارو ها مشورت کنید.
**از مواد آسیب زا دوری کنید در زمان بارداری از نقاشی ساختمان یا شستشو با استفاده از مواد شوینده ا ی که بوی شدید دارند، خودداری کنید. همچنین از مصرف دارو ها، مواد گیاهی و مکملهای غذایی بدون مشورت با پزشک متخصص خود جداً خودداری کنید. در طول مدت بارداری سیگار نکشید و الکل مصرف نکنید.
**مولتی ویتامین و اسید فولیک مصرف کنید. طبق تحقیقات مصرف روزانه 400 میکروگرم اسید فولیک باعث کاهش احتمال ناهنجاریهای مادرزادی در مغز و نخاع کودک و همچنین کاهش خطر ابتلاء به بیماریهای قلبی مادرزادی می شود
نگارش و گردآورنده: رضا رحیمی
منبع: نادر افشاری متخصص قلب و عروق
- ادامه مطلب
تاریخ: جمعه , 10 آذر 1402 (23:56)
- گزارش تخلف مطلب


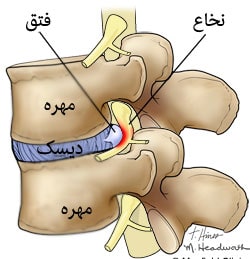


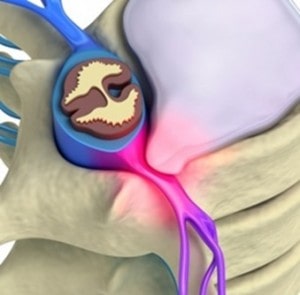
 علائم و نشانه ها
علائم و نشانه ها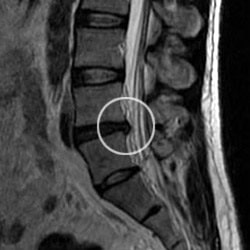



 خم کردن همزمان مفصلهای ران
خم کردن همزمان مفصلهای ران حرکت کرانچ ایمن
حرکت کرانچ ایمن بلند کردن هر دو زانو
بلند کردن هر دو زانو

 روی زمین بنشینید، زانوها را خم کنید و کف پاها را صاف روی زمین بگذارید. دستها را رو به دو طرف، موازی با زمین دراز کنید. پاها را از زمین بلند کنید و زانوها را به سمت قفسه سینه ببرید. به طور همزمان دو دست را به یکدیگر نزدیک کنید و عمل بازدم را به گونهای انجام دهید که انگار در حال نواختن آکاردئون هستید. سپس پاها را موازی با زمین دراز کنید و بازوها را در دو سمت بدن باز کنید.
روی زمین بنشینید، زانوها را خم کنید و کف پاها را صاف روی زمین بگذارید. دستها را رو به دو طرف، موازی با زمین دراز کنید. پاها را از زمین بلند کنید و زانوها را به سمت قفسه سینه ببرید. به طور همزمان دو دست را به یکدیگر نزدیک کنید و عمل بازدم را به گونهای انجام دهید که انگار در حال نواختن آکاردئون هستید. سپس پاها را موازی با زمین دراز کنید و بازوها را در دو سمت بدن باز کنید.