علائم فشار خون بالا و راههای درمان آن
حتما تجارب گوناگونی از فشار خون را داشته یا دیده و شنیده اید. با مطالعه مقاله زیر بهتر می توانید با این بیماری را مدیریت کنید.
آیا میدانید علائم فشار خون بالا چیست؟ فشار خون بالا بیماریای است که امروزه به دلیل سبک زندگی کمتحرک و رژیمهای غذایی نامناسب به شدت در جوامع مختلف رواج پیدا کرده است. همهی ما معمولا در خانوادههایمان با این بیماری از نزدیک برخورد داشتهایم و میدانیم با اینکه بیماری خاموشی به نظر میرسد اما بسیار خطرناک است و اگر درست کنترل نشود میتواند عوارض جدی در بر داشته باشد؛ بنابراین کنترل فشار خون موضوع مهمی است. همراه ما باشید، در این مقاله میخواهیم شما را با علائم فشار خون بالا آشنا کنیم.
فشار خون چیست و فشار خون نرمال چقدر است؟
فشار خون نیروی جریان خون شما در فشار بر دیوارههای سرخرگهاست. هر بار که قلبتان میتپد، خون را به سرخرگها پمپ میکند. وقتی قلب میتپد و خون را پمپ میکند، فشار خون شما در بالاترین حد است. به این فشار سیستولی میگویند. وقتی قلب شما بین تپشها در حال استراحت است فشار خون میافتد. به این فشار دیاستولی گفته میشود.
برای خواندن فشار خون از این دو عدد استفاده میشود. معمولا عدد فشار سیستولی قبل یا بالای عدد فشار دیاستولی میآید. برای نمونه، 120/80 یا 120 روی 80 یعنی فشار سیستولی 120 و فشار دیاستولی 80.
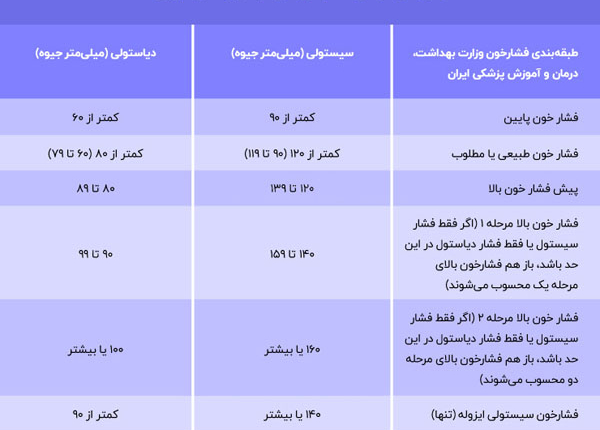
جدول طبقهبندی فشار خون، بر اساس آمار وزارت بهداشت، درمان و آموزش پزشکی
فشار خون سیستول 180 میلیمتر جیوه و بیشتر یا فشار دیاستول 110 میلیمتر جیوه و بیشتر بهعنوان کریز فشار خون محسوب میشود و به اقدام اورژانسی نیاز دارد.
در بعضی افراد ممکن است فقط فشار خون سیستولی بالاتر از حد طبیعی باشد (140 میلیمتر جیوه یا بیشتر) مانند فشار خون 148/82 میلیمتر جیوه که به آن فشار خون بالای سیستولی تنها میگویند. فشار خون بالای سیستولی تنها بیشتر در افراد سالمند دیده میشود.
در بعضی افراد ممکن است فقط فشار خون دیاستولی بالاتر از حد طبیعی باشد (90 میلیمتر جیوه یا بیشتر) مانند فشار خون 134/96 میلیمتر جیوه که به آن فشار خون بالای دیاستولی تنها میگویند.
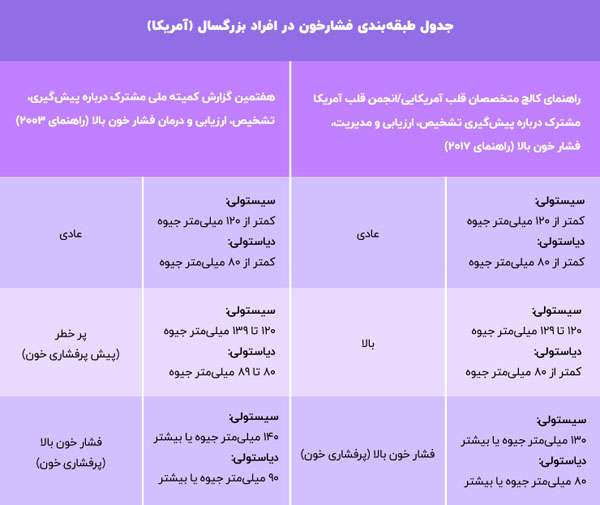
جدول طبقهبندی فشار خون افراد بزرگسال، بر اساس طبقهبندی نهادهای درمانی آمریکا
فشار خون بالا چطور تشخیص داده میشود؟
معمولا فشار خون بالا علائمی ندارد، پس تنها راه برای اینکه بفهمید فشار خون بالا دارید، گرفتن اندازه آن با کمک فشارسنج است. اگر فشار سیستولیتان 140 یا بالاتر یا فشار خون دیاستولیتان 90 یا بالاتر باشد فشار خون بالا دارید.
بعضی پزشکان ممکن است فشار خون سیستولی بین 130 تا 139 یا فشار دیاستولی 80 تا 89 را هم جزو علائم فشار خون بالا در نظر بگیرند.
فشار خون بالا معمولا هیچ علائمی ندارد، پس شاید آن را حس نکنید. به همین دلیل، پرفشاری خون را کارشناسان سلامت در طول چکاپ روتین مشخص میکنند. اگر یکی از بستگانتان پرفشاری خون یا دیگر عوامل خطر دارد، بررسی فشار خون برای شما مهمتر میشود. اگر فشار خونتان خیلی بالا باشد، شاید سردردهای شدید، درد قفسه سینه، مشکل در تنفس یا قدرت تحمل کم در هنگام ورزش داشته باشید. اگر هرکدام از این علائم را داشتید فورا برای کنترل فشار خون به مراکز درمانی مراجعه کنید.

علائم فشار خون بالا چیست؟
فشار خون بالا یا پُرفشاری خون، یک بیماری مزمن است که معمولا با چند علامت و گاهی هم بدون هیچ نشانهای بروز میکند. این اتفاق زمانی رخ میدهد که فشار خون به صورت ناگهانی بالا میرود و وضعیتی به وجود میآورد که بیمار باید تحت مراقبتهای فوری پزشکی قرار بگیرد.
یکی از خطرناکترین نکات درمورد فشار خون بالا این است که شاید متوجه نشوید فشار خون دارید. با این حال علائمی هستند که ممکن است مشاهده کنید. این علائم عبارتاند از:
- خستگی یا گیجی
- مشکلات دید
- درد قفسه سینه
- مشکلات تنفسی
- تپش قلب نامنظم
- وجود خون در ادرار
- احساس کوبش در سینه، گردن یا گوش
علائمی که معمولا به ندرت، دیده میشوند شامل سرگیجه، سردرد و خونریزی بینی هستند.
گاهی نیز علائمی وجود دارند که افراد گمان میکنند علائم فشار خوناند، ولی ممکن است دلیل اصلی آنها فشار خون نباشد. این علائم عبارتاند از:
- گیجی
- عصبیبودن
- عرقکردن
- مشکل در خواب
- لکههای خونی در چشم
- قرمزی صورت
علائم فشار خون بالا عموما محدود هستند و گاهی هیچ نشانهای از این بیماری در فرد دیده نمیشود. خیلی از افراد بدون آنکه اطلاعی از آن داشته باشند، سالها دچار این بیماری هستند. در حقیقت، فشار خون بالا اگر کنترل نشود، به سرخرگها آسیب میرساند و همچنین عاملی خطرناک برای بروز سکته قلبی و مغزی و بیماری های قلبی و عروقیاست.
فشار خون بالا معمولا شرایطی حاد و مزمن است. دو دستهبندی اصلی در فشار خون بالا وجود دارند: پُرفشاری خون ثانویه و پُرفشاری خون اولیه
پُرفشاری خون ثانویه به دلیل وجود یک بیماری دیگر اتفاق میافتد.
پُرفشاری خون اولیه، فشار خون بالایی است که از بیماری دیگری نشأت نگرفته و به مرور زمان به وجود میآید. دلیل عمده در این نوع فشار خون عوامل ارثی هستند.
معمولا تنها راه تشخیص این بیماری، آزمایش خون است.
علائم نادر در پُرفشاری خون
خیلی به ندرت پیش میآید افرادی که فشار خون بالا دارند این علائم را داشته باشند:
- سردرد خفیف
- سرگیجههای ناگهانی
- خونریزی مداوم بینی
علائم اورژانسی فشار خون بالا
معمولا علائم زمانی دیده میشوند که فشار خون به صورت ناگهانی و به شدت افزایش پیدا میکند. به این موقعیت «بحران پُرفشاری خون» گفته میشود.

بحران پُرفشاری خون که معمولا به دلیل پُرفشاری خون ثانویه رخ میدهد، زمانی اتفاق میافتد که فشار خون سیستولی (عدد اول) 180 به بالا و دیاستولی (عدد دوم) 110 به بالا باشد. اگر خودتان فشار خونتان را اندازه گرفتهاید و این اعداد را بر روی فشارسنج دیدهاید، ابتدا چند دقیقه صبر کنید و بعد دوباره فشارتان را اندازه بگیرید تا مطمئن شوید که عدد مشاهده شدهی اول درست بوده است. بعد از اینکه چند دقیقه صبر کردید، اگر عدد مشاهده شدهی دوم فشار خونتان، هنوز هم بیشتر از 180 است، منتظر کاهش فشار خون نباشید و در اسرع وقت خودتان را به مرکز اورژانس برسانید. دیگر علائم بحران پُرفشاری خون شامل موارد زیر هستند:
- سردرد شدید
- اضطراب شدید
- تنگی نفس
- خونریزی بینی
به این حالت فوریت پُرفشاری خون گفته میشود و میتواند باعث بروز عوارض جدی از جمله تجمع مایعات در ریهها، تورم مغزی، پارگی سرخرگ اصلی قلب، سکته مغزی و در زنان باردار بروز تشنج شود.
دلایل فشار خون بالا چیست؟
با اینکه دلایل فشار خون بالا در بیشتر افراد مشخص نیست، فعالیت نداشتن، رژیم غذایی بد، اضافهوزن، سن بالا و عوامل ژنتیکی ممکن است در پُرفشاری خون اثر داشته باشند. در ادامه دلایل رایج فشار خون بالا را میخوانید:
1. افزایش سن
خطر افزایش فشار خون با بالارفتن سن افزایش مییابد. فشار خون بالا در مردان تا حدود 64سالگی و در زنان از 65 سال به بالا بیشتر دیده میشود.
2. نژاد
فشار خون بالا در سیاهپوستان بیشتر از سفیدپوستان دیده میشود. مشکلات جدی مانند سکته مغزی، سکته قلبی و نارسایی کلیوی نیز در سیاهپوستان بیشتر از سفیدپوستان رایج است.
3. سابقه خانوادگی
فشار خون بالا معمولا ارثی است.
4. اضافهوزن یا چاقی مفرط
هرقدر وزنتان بیشتر باشد برای رسیدن اکسیژن و مواد مغذی به بافتهایتان به خون بیشتری نیاز دارید. با افزایش حجم خونی که در رگهای شما جریان دارد، فشار بر روی دیواره سرخرگها هم افزایش مییابد.
5. فعالیت بدنی کم
افرادی که فعالیت بدنی کم دارند معمولا میزان تپش قلبشان بالاست. هرقدر میزان تپش قلب بالاتر باشد، قلب شما در هر انقباض باید سختتر کار کند و نیرویی که بر سرخرگهایتان وارد میشود بیشتر میشود. کمبود فعالیت بدنی باعث اضافهوزن هم میشود.
6. مصرف تنباکو
نهتنها سیگارکشیدن یا جویدن تنباکو فورا بهصورت موقت فشار خونتان را افزایش میدهد، بلکه مواد شیمیایی موجود در تنباکو نیز ممکن است به آستر دیوارههای سرخرگهایتان آسیب برسانند و این باعث میشود سرخرگهایتان باریک شوند و احتمال ابتلا به بیماری های قلبی در شما افزایش یابد. قرار گرفتن در معرض دود سیگار نیز ریسک بیماریهای قلبی را افزایش میدهد.
7. نمک زیاد (سدیم) در رژیم غذایی
مقدار بالای سدیم در رژیم غذایی سبب میشود بدن مایعات را در خود نگه دارد و این باعث افزایش فشار خون میشود.
8. پتاسیم کم در رژیم غذایی
پتاسیم به متعادل نگهداشتن مقدار سدیم در سلولهای شما کمک میکند. اگر پتاسیم کافی در رژیم غذاییتان وجود نداشته باشد ممکن است سدیم زیادی در خونتان جمع شود.
9. مصرف بیش از اندازه الکل
مصرف زیاد نوشیدنیهای الکلی بهمرور زمان به قلبتان آسیب میزند.
10. استرس
میزان بالای استرس به افزایش فشار خون منجر میشود. اگر بخواهید استرستان را با پرخوری یا سیگارکشیدن کاهش دهید، در اصل فقط مشکلاتتان را بیشتر میکنید.
11. بعضی بیماریهای مزمن
بعضی بیماریهای مزمن نیز خطر فشار خون را افزایش میدهند، مشکلاتی مانند بیماری های کلیوی، دیابت یا وقفه تنفسی در خواب.
12. بارداری
گاهی بارداری نیز باعث افزایش فشار خون میشود.
آیا دارویی وجود دارد که باعث فشار خون بالا شود؟
بعضی از داروها، که برای بیماریهای دیگر مصرف میکنید، ممکن است فشار خونتان را افزایش دهند. این داروها شامل آمفتامینها، متیلفنیدات (کانسرتا، متادیت، ریتالین)، کورتیکواستروئید، هورمونها (از جمله قرص های ضد بارداری)، بعضی از داروهای میگرن، سیکلوسپورین و اریتروپوئیتین هستند.
همچنین خیلی از داروهایی که بدون تجویز پزشک تهیه میشوند و حاوی سودوافدرین و افدرین هستند (مثل داروهای آلرژی و سرماخوردگی و داروهای کاهشدهنده اشتها) نیز ممکن است فشار خون را افزایش دهند.
بدون مشورت با پزشک هیچ دارویی را قطع نکنید یا میزان مصرف آن را تغییر ندهید.
مشکلات سلامتی مربوط به فشار خون بالا کداماند؟
مشکلات جدی زیادی به فشار خون بالا مرتبطاند. از جمله:
تصلب شرایین
بیماری سرخرگها که با تجمع پلاکها یا چربی در بخش درونی دیواره رگها به وجود میآید. فشار خون با افزایش فشار اضافه بر دیواره سرخرگها این تجمع را تشدید میکند.
نارسایی قلبی
در نارسایی های قلبی، قلب بهاندازه کافی قدرت ندارد که خون را بهدرستی پمپ کند.
بیماری سرخرگ کرونری
بافت قلب، خون و اکسیژن کافی دریافت نمیکند.
کاردیومیوپاتی هیپرتروفیک
ماهیچههای قلب بهشکلی غیرعادی ضخیم میشوند.
بیماریهای کلیوی
پرفشاری خون میتواند به رگهای خونی و تصفیهکنندههای کلیه آسیب بزند؛ به این شکل که کلیهها دیگر نتوانند مواد زائد را بهخوبی دفع کنند. بیماری های کلیوی میتواند باعث فشار خون بالا نیز بشود، زیرا الکترولیتها (از جمله سدیم) ممکن است بهراحتی نتوانند از بدن ترشح شوند.
سکته مغزی
پرفشاری خون یا با فرایند تصلب شرایین (که میتواند منجر به مسدود شدن رگها شود) یا با ضعیفکردن رگها و پارهکردن آنها میتواند به سکته مغزی منجر شود.
بیماریهای چشمی
پرفشاری خون ممکن است به رگهای بسیار کوچکی که در شبکیه چشم هستند آسیب بزند.
پیچیدگیها و خطرات فشار خون بالا
فشار خون اگر مداوا نشود، در طول زمان باعث بروز بیماریهای قلبی مانند سکته و نارساییهای قلبی خواهد شد و حتی ممکن است به سکتهی مغزی هم منجر شود.
مشکلات دیگری که ممکن است بروز کنند شامل:
- از دست دادن بینایی
- نارسایی کلیوی
- اختلال در نعوظ (ناتوانی جنسی)
- تجمع مایعات در ریهها
- از دست دادن حافظه
درمان فشار خون بالا

درمانهای متنوعی برای فشار خون بالا وجود دارند، از تغییرات در سبک زندگی گرفته تا کاهش وزن و درمانهای دارویی. پزشکان معمولا بسته به اینکه دچار فشار خون بالا یا پُرفشاری خون هستید، برای درمان شما برنامه ریزی میکنند.
1. تغییرات در رژیم غذایی
تغذیه سالم یکی از مؤثرترین راهها برای کاهش فشار خون است. توصیه میشود غذاهایی که حاوی مقادیر کمتری نمک و سدیم هستند و پتاسیم بیشتری دارند مصرف شوند.
رژیم غذایی «روشی برای توقف فشار خون» که به اختصار DASH نامیده میشود، یک برنامهی غذایی برای پایین نگه داشتن فشار خون است که پزشکان تجویز کردهاند. تمرکز این رژیم غذایی بر غذاهایی مانند میوهها، سبزیجات و غلات سبوسداری است که دارای میزان سدیم و کلسترول پایینی هستند. غذاهای زیر برخی از این مواد غذایی مفید برای سلامت قلب هستند:
- سیب، موز و پرتقال
- کلم بروکلی و هویج
- حبوبات
- ماهی های سرشار از امگا 3 و روغنهای مفید
و خوراکیهایی که باید از آنها دوری شود، شامل:
- غذاها و نوشیدنیهایی که قند بالا دارند
- گوشت قرمز
- روغن نارگیل
- همچنین توصیه میشود از مصرف نوشیدنیهای الکلی خودداری شود.
2. ورزش
یکی دیگر از تغییرات مهم سبک زندگی برای مدیریت فشار خون بالا، تحرک و ورزش است. انجام ورزش هوازی (ایروبیک) چند بار در هفته برای داشتن قلبی سالم، بسیار مفید است چون باعث بهبود جریان خون میشود.
با تغذیهی سالم و ورزش منظم، میتوان به کاهش وزن نیز کمک کرد. مدیریت وزن باعث کاهش کلسترول و فشار خون میشود و در نتیجه خطراتی که ممکن است در صورت اضافه وزن رخ دهد نیز کاهش پیدا میکنند.
یکی دیگر از راههای پایین آوردن فشار خون، جلوگیری و از بین بردن استرس است. استرس باعث افزایش فشار خون میشود. برای این کار میتوانید روشهای مختلف کاهش استرس مانند ورزش، تمرکز ذهن (مدیتیشن) و موسیقی را امتحان کنید.
3. درمان دارویی
اگر تغییر در سبک زندگی بیفایده بود، داروهای مختلفی وجود دارند که میتوان برای درمان فشار خون بالا از آنها استفاده کرد. در اکثر موارد بیش از دو دارو مورد نیاز است.
- داروهای مُدر، سدیم اضافی را از بدن خارج میکنند. این داروها معمولا به همراه قرصهای دیگر استفاده میشوند.
- مسدود کنندههای گیرندهی آدرنریک بتا، ضربان قلب را کُند میکنند که باعث کاهش جریان خون در شریانها میشود.
- بازدارندههای آنزیم مبدل آنژیوتانسین، از تنگ شدن شریانها جلوگیری میکنند.
- مسدودکنندههای آلفا، اجازه نمیدهند عصبها، شریانها را تنگ کنند و در نتیجه، خون میتواند آزادانه جریان داشته باشد.
- مسدود کنندههای آلفا به علاوهی بتا، کارکرد مشابهی دارند به علاوهی اینکه ضربان قلب را نیز کُند میکنند.
- بازدارندههای مرکزی آدرنالین، باعث کاهش فرستادن سیگنالهای عصبی توسط مغز میشود. (این کار از تنگتر شدن شریان رگها جلوگیری میکند.)
برای کاهش فشار خون بالا چه غذاهایی بخوریم؟

رژیم غذایی سالم برای کاهش فشار خون بالا مفید است. رژیم غذایی مناسب فشار خون رژیمی است که از گروههای مختلف غذایی از جمله میوهها، سبزیجات و غلات کامل تشکیل شده باشد.
موارد زیر هم میتوانند مفید باشند:
- بیشترخوردن میوهها، سبزیجات و محصولات لبنی کمچرب
- کمترخوردن غذاهایی که چربیهای اشباع و کلسترول زیاد دارند مانند غذاهای سرخشده
- بیشترخوردن غلات کامل، ماهی، مرغ و مغزها
- خوردن کمتر گوشت و شیرینی
- خوردن غذاهایی که منیزیم، پتاسیم و کسیم بالایی دارند
- خوردن غذاهایی که سدیم کمتری دارند
برای پیشگیری از فشار خون بالا یا مدیریت فشار خون چه کارهایی باید انجام دهم؟
خیلی از افرادی که فشار خون بالا دارند میتوانند با تغییرات سبک زندگی سطح فشارشان را تا میزان سالمی کاهش دهند. روشهای زیر برای تغییر سبک زندگی مفید است:
- داشتن حداقل هفتهای 150 دقیقه فعالیت بدنی (حدود 30 دقیقه در روز، 5 روز در هفته)
- ترک سیگار
- داشتن رژیم غذایی سالم، از جمله محدودکردن سدیم (نمک) و الکل
- مدیریت استرس
- بعضی افراد علاوه بر ایجاد تغییرات مثبت در زندگی باید برای کاهش فشار خونشان دارو هم مصرف کنند
با اینکه فشار خون بالا بیشتر در بزرگسالان دیده میشود، بچهها هم در خطرند. برای بعضی از کودکان فشار خون بالا بهدلیل بیماریهای کلیوی یا قلبی به وجود میآید؛ اما برای تعداد زیادی از بچهها، عادتهای بد در زندگی مانند رژیم غذایی بد، چاقی مفرط یا ورزش نکردن ممکن است به فشار خون بالا منجر شوند.
چه زمانی باید برای فشار خون بالا به پزشک مراجعه کنم؟

اگر فشار خون بالا دارید، باید بهصورت منظم به پزشک مراجعه کنید. همچنین اگر بعد از درمانهایی که در بالا ذکر شد هنوز هم فشار خونتان تغییری نکرد، حتما به پزشک مراجعه کنید. پایین نیامدن فشار خون نشان دهندهی دلیل دیگری برای افزایش فشار خون شما است.
اگر هر کدام از علائم زیر را هم مشاهده کردید فورا به پزشک مراجعه کنید:
- تاری دید
- خستگی مفرط
- حالت تهوع
- گیج بودن
- تنگی نفس
ممکن است موارد بالا، علائم مشکل دیگری یا عوارض منفی داروها باشند. در این حالت، شاید نیاز باشد که داروی دیگری برای شما تجویز شود که عوارض کمتری برایتان داشته باشد.
با این حال، موارد دیگری نیز هستند که باید در مواجهه با آنها با پزشک صحبت کنید، مثلا:
- در صورت مشاهده هرکدام از علائم فشار خون که در ابتدای مطلب به آنها اشاره کردیم؛
- اگر بدنتان به دارویی که برای فشار تجویز شده است واکنش نشان نمیدهد و هنوز فشارتان بالاست؛
- اگر داروی فشار خون عوارض جانبی برایتان داشته (اگر این اتفاق بیفتد، شاید نیاز باشد پزشکتان میزان مصرف دارو را تغییر دهد یا داروی دیگری برایتان تجویز کند).
اگر فشار خونتان 120 روی 80 است، پنج دقیقه صبر کنید و دوباره فشارتان را اندازه بگیرید. اگر تغییری نکرد، حتما به مراکز درمانی مراجعه کنید.
کلام آخر
وقتی متوجه شدید که فشار خون بالا دارید، باید برای همیشه فشار خونتان را کنترل و درمان کنید. این احتمال وجود دارد که فشار خون شما به حالت عادی برگردد، ولی خیلی به ندرت این اتفاق رخ میدهد. داروها و تغییراتی که در سبک زندگی به وجود میآورید باید ادامهدار باشند تا بتوانید همیشه فشار خونتان را ثابت نگه دارید. این روشهای درمانی همچنین خطر ابتلا به بیماریهای قلبی و سکته مغزی را نیز کاهش میدهند.
شما میتوانید با مراقبت و کنترل دائمی، یک زندگی سالم داشته باشید.
نگارش و گردآورنده: رضا رحیمی
منبع: chetor.com، مریم حسین پور